失眠概述
失眠是最常見的睡眠障礙,影響全球約 10-30% 的成年人口。楊靜修教授指出,失眠不僅是「睡不著」這麼簡單,它涉及複雜的心理、生理與行為因素交互作用,需要系統性的理解與處置。
失眠的定義
失眠(Insomnia)的核心症狀包含三大類型:
- 入睡困難(Difficulty Initiating Sleep, DIS):躺在床上超過 30 分鐘仍無法入睡
- 睡眠維持困難(Difficulty Maintaining Sleep, DMS):夜間頻繁醒來,且醒後難以再次入睡(中途清醒時間累計超過 30 分鐘)
- 早醒(Early Morning Awakening, EMA):比預期醒來時間提早 30 分鐘以上,且無法再度入睡
重要的是,這些症狀必須在有充足睡眠機會與適當睡眠環境的前提下發生,且必須伴隨日間功能障礙,才能診斷為失眠症。
診斷標準
DSM-5 失眠症診斷標準
美國精神醫學會《精神疾病診斷與統計手冊第五版》的診斷準則:
- 對睡眠品質或數量的不滿意,伴隨入睡困難、睡眠維持困難、或早醒等一項以上症狀
- 睡眠困擾造成臨床顯著的日間功能損害(疲勞、注意力不集中、情緒困擾、工作表現下降等)
- 每週至少出現三個夜晚
- 持續至少三個月(慢性失眠)
- 在有充足睡眠機會的情況下仍然發生
- 無法以其他睡眠障礙完全解釋
- 非物質使用或其他精神疾病所直接導致
ICSD-3 分類
國際睡眠障礙分類第三版(International Classification of Sleep Disorders, 3rd Edition)將失眠分為:
| 類型 | 病程 | 特徵 |
|---|---|---|
| 慢性失眠症 | ≥ 3 個月,每週 ≥ 3 次 | 持續性睡眠困擾伴日間症狀 |
| 短期失眠症 | < 3 個月 | 通常有明確誘因 |
| 其他失眠症 | 不符合上述標準 | 罕見,不符合慢性或短期標準 |
流行病學數據
失眠的盛行率因定義標準與研究族群而異:
- 一般失眠症狀:約 30-35% 的成年人曾經歷
- 符合診斷標準的失眠症:約 6-10% 的成年人
- 慢性失眠症:約 5-8% 的成年人
- 女性盛行率:約為男性的 1.4 倍
- 隨年齡增加:老年人失眠比例明顯升高
- 台灣數據:約 25% 的成年人有睡眠困擾,慢性失眠約佔 10-15%
高風險族群包括:女性、老年人、輪班工作者、有精神疾病史者、慢性疼痛患者、以及社經地位較低者。
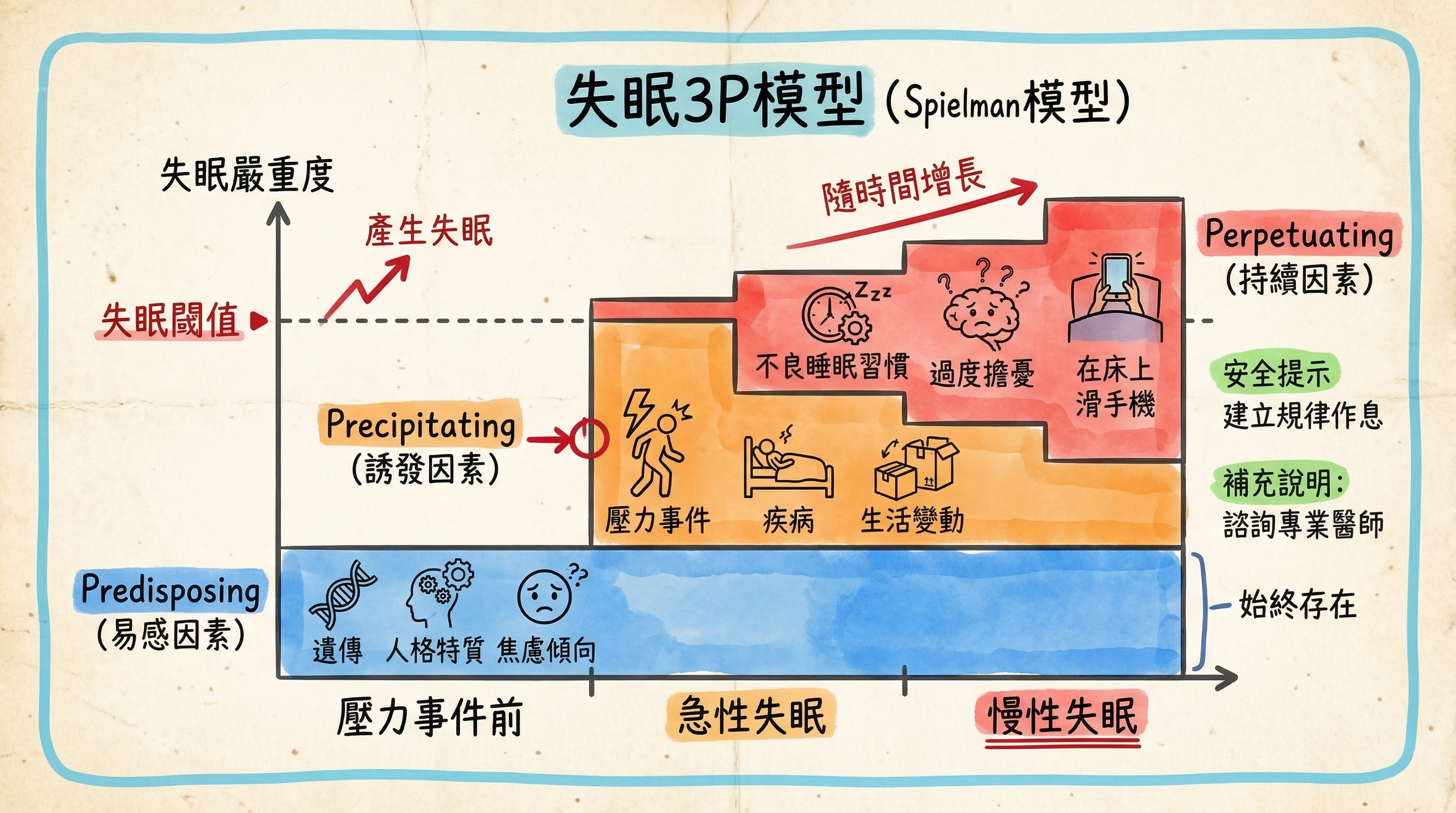
失眠的 3P 模型
Spielman 提出的 3P 模型(Three-Factor Model)是理解失眠發展與持續的重要框架。此模型說明失眠從急性轉變為慢性的歷程:
素因(Predisposing Factors)—— 體質因素
使個體對失眠的易感性增加的基礎因素:
- 遺傳傾向:家族中有失眠史者風險增加
- 人格特質:完美主義、神經質傾向、過度擔憂型人格
- 生理特質:先天性高度覺醒體質(hyperarousal trait)
- 年齡與性別:老年、女性為危險因子
- 過度敏感的壓力反應系統:HPA 軸反應性較高
促發因素(Precipitating Factors)—— 觸發事件
直接觸發失眠發作的事件或壓力源:
- 生活壓力事件:工作壓力、考試、人際衝突
- 重大生活變動:離婚、喪偶、搬家、退休
- 健康問題:疼痛、疾病發作、手術
- 環境改變:時差、噪音、溫度變化
- 情緒事件:焦慮、憂鬱發作
持續因素(Perpetuating Factors)—— 維持機制
使急性失眠轉變為慢性失眠的不良適應行為與認知:
- 過早上床或賴床:增加清醒時間在床上的比例
- 不規則的睡醒時間:打亂生理時鐘
- 白天補眠或午睡過長:降低夜間睡眠驅力
- 在床上進行非睡眠活動:滑手機、看電視、工作
- 對失眠的災難化思考:「如果今晚睡不好,明天一定完蛋」
- 過度監控睡眠:頻繁看時鐘、使用穿戴裝置焦慮地追蹤睡眠
- 使用酒精助眠:短期可能有效,但長期破壞睡眠結構
急性失眠 vs 慢性失眠
| 特徵 | 急性失眠 | 慢性失眠 |
|---|---|---|
| 病程 | < 3 個月 | ≥ 3 個月 |
| 誘因 | 通常有明確觸發事件 | 原始誘因可能已消失 |
| 維持機制 | 主要由促發因素驅動 | 主要由持續因素維持 |
| 自然病程 | 多數可自行緩解 | 不治療通常會持續 |
| 治療重點 | 處理壓力源、短期藥物 | CBT-I 為首選治療 |
| 盛行率 | 約 15-20% | 約 5-10% |
約 40-70% 的急性失眠患者在促發因素消除後可自行恢復,但若發展出不良的睡眠習慣與認知模式,則容易轉變為慢性失眠。
共病性失眠
過去使用「次發性失眠(secondary insomnia)」一詞,但現代觀點傾向使用「共病性失眠(comorbid insomnia)」,強調失眠與共病疾病之間的雙向關係:
- 精神疾病共病:約 40-50% 的慢性失眠患者合併憂鬱症或焦慮症
- 心血管疾病:高血壓、心衰竭患者失眠比例偏高
- 疼痛疾病:慢性疼痛與失眠互為因果
- 神經退化疾病:阿茲海默症、帕金森氏症常伴隨嚴重失眠
- 呼吸疾病:氣喘、COPD 患者夜間症狀影響睡眠
- 代謝疾病:甲狀腺功能異常、糖尿病皆可影響睡眠
共病性失眠的治療需同時處理失眠本身與共病疾病,單純治療其中一方往往效果有限。
失眠的評估工具
臨床常用的失眠評估方法包括:
- 匹茲堡睡眠品質量表(PSQI):全球最廣泛使用的睡眠品質自評量表
- 失眠嚴重度量表(ISI):專門評估失眠嚴重程度,七題簡短有效
- 睡眠日誌(Sleep Diary):連續記錄 1-2 週的睡眠狀況,是評估與治療的基礎
- 腕動計(Actigraphy):客觀測量活動與休息週期
- 多頻道睡眠生理檢查(PSG):非失眠的一線檢查,但在排除其他睡眠障礙時使用
正確的評估是有效治療的前提,臨床上應結合主觀量表與客觀測量,全面了解患者的睡眠問題。