認知行為治療 CBT-I
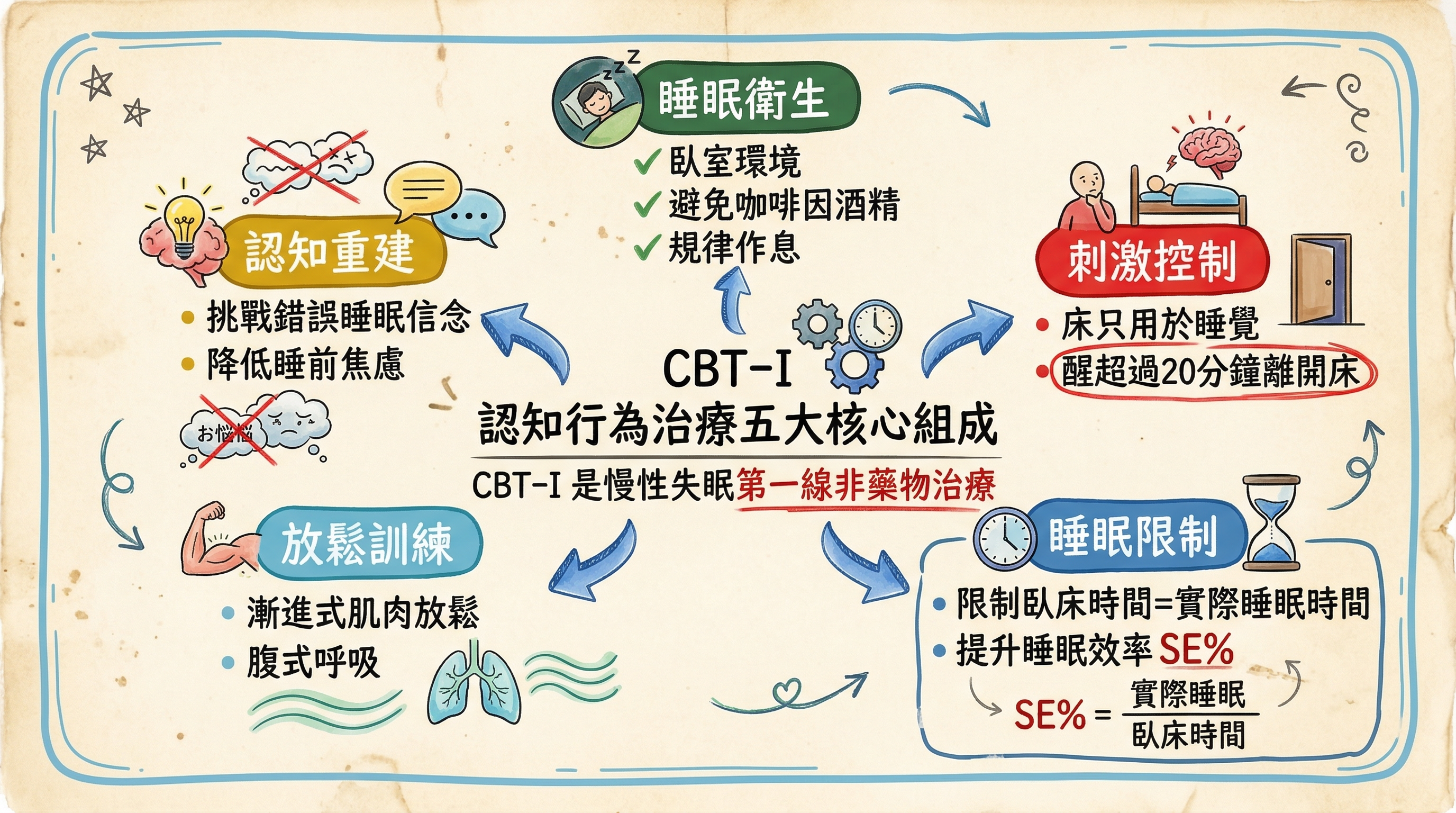
失眠的認知行為治療(Cognitive Behavioral Therapy for Insomnia, CBT-I)是目前國際睡眠醫學界公認的慢性失眠第一線治療方式。楊靜修教授在陽明交通大學睡眠研究中心的教學中,詳細闡述了 CBT-I 的五大核心組成及其實證基礎。
CBT-I 概述
CBT-I 是一種結構化、短期的非藥物治療方案,通常包含 4-8 次療程。其核心理念在於:
- 打破失眠的惡性循環,特別是 3P 模型中的「持續因素」
- 重建健康的睡眠習慣與認知模式
- 恢復床鋪與睡眠之間的正向連結
- 建立穩定的睡醒節律
CBT-I 包含五大核心組成要素,每一項都針對失眠的不同維持機制。
第一組成:睡眠衛生(Sleep Hygiene)
睡眠衛生是指一系列有助於促進良好睡眠的環境與行為準則。雖然單獨使用睡眠衛生教育對慢性失眠效果有限,但它是 CBT-I 的重要基礎。
環境因素
- 光線:臥室應盡可能黑暗,使用遮光窗簾;避免睡前暴露於強光與藍光
- 溫度:維持涼爽舒適的室溫(約 18-22°C)
- 噪音:盡量減少噪音干擾,必要時使用耳塞或白噪音機
- 寢具:選擇舒適的床墊與枕頭
- 電子產品:將手機、平板等電子裝置移出臥室
行為準則
- 規律的起床時間,包含假日
- 避免睡前 4-6 小時攝取咖啡因
- 避免睡前 2-3 小時飲酒
- 避免睡前大量進食
- 規律運動,但避免睡前 2-3 小時劇烈運動
- 避免傍晚後的長時間午睡
第二組成:刺激控制(Stimulus Control)
刺激控制療法由 Bootzin 於 1972 年提出,其理論基礎是古典制約學習。失眠患者因長期在床上翻來覆去,使得「床」與「清醒、焦慮」建立了不當的制約連結。刺激控制的目標是重新將床鋪與「快速入睡」建立連結。
具體規則
- 只在有睡意時才上床:區分「疲倦」與「想睡」,只在真正有睡意(眼皮沉重、打哈欠)時上床
- 床只用於睡眠與性行為:不在床上看電視、滑手機、閱讀、工作、吃東西
- 若 15-20 分鐘內無法入睡則離開臥室:不要看時鐘計時,而是以主觀感受判斷;離床後進行安靜放鬆的活動,待有睡意時再回床
- 重複上述步驟:若回床後仍無法入睡,再次離開,不限次數
- 每天固定時間起床:無論前晚睡眠如何,維持一致的起床時間
- 白天不午睡:至少在治療初期避免午睡,以增強夜間睡眠驅力
執行要點
| 常見困難 | 建議處理方式 |
|---|---|
| 「離開床好冷」 | 準備保暖衣物,在客廳放置舒適座椅 |
| 「怕吵醒伴侶」 | 事先溝通,或準備安靜的離床動線 |
| 「離床後不知做什麼」 | 預先準備輕鬆讀物、舒緩音樂 |
| 「躺在沙發上睡著了」 | 避免在沙發上入睡,有睡意應回床 |
第三組成:睡眠限制(Sleep Restriction)
睡眠限制療法由 Spielman 於 1987 年提出,是 CBT-I 中最有效但也最具挑戰性的組成。其原理是透過輕度的睡眠剝奪來增強睡眠驅力,提高睡眠效率。
實施步驟
- 評估基準睡眠時間:透過 1-2 週的睡眠日誌,計算平均實際睡眠時間(Total Sleep Time, TST)
- 設定初始睡眠窗口:將允許臥床時間(Time in Bed, TIB)限制為等於平均 TST,但最低不少於 5 小時
- 固定起床時間:選定每日固定的起床時間,以此為基準往前推算上床時間
- 計算睡眠效率(SE):SE = (TST / TIB) x 100%
- 調整規則:
- 若 SE ≥ 90%:增加 15-20 分鐘臥床時間(提早上床)
- 若 SE 介於 85-90%:維持不變
- 若 SE < 85%:減少 15-20 分鐘臥床時間
範例
假設一位患者的睡眠日誌顯示平均每晚實際睡眠 5.5 小時,但躺在床上 8 小時:
- 初始睡眠效率:5.5 / 8 = 68.75%(偏低)
- 初始處方:允許臥床 5.5 小時;若起床時間固定為早上 6:30,則上床時間為凌晨 1:00
- 第一週若 SE 達 92%:增加至 5 小時 45 分鐘臥床(上床時間改為 12:45)
- 逐步遞增:直到達到個人最適睡眠時間
注意事項
- 治療初期可能出現白天嗜睡加重,需提醒患者注意駕駛安全
- 有癲癇、躁鬱症、夢遊症的患者需謹慎使用
- 需要患者高度的動機與配合
第四組成:放鬆訓練(Relaxation Training)
放鬆訓練旨在降低失眠患者的軀體過度覺醒(somatic hyperarousal),主要技巧包括:
漸進式肌肉放鬆(Progressive Muscle Relaxation, PMR)
- 由 Jacobson 發展,系統性地緊繃再放鬆各肌群
- 從腳趾開始,依序往上至頭部
- 每個肌群緊繃約 5-7 秒,然後完全放鬆 15-20 秒
- 訓練重點在於辨識「緊張」與「放鬆」的差異感受
- 每日練習 1-2 次,每次約 15-20 分鐘
腹式呼吸(Diaphragmatic Breathing)
- 緩慢、深沉地以腹部呼吸(吸氣時腹部膨脹,呼氣時腹部收縮)
- 吸氣約 4 秒,呼氣約 6-8 秒(呼氣長於吸氣以活化副交感神經)
- 可結合 4-7-8 呼吸法:吸 4 秒、屏 7 秒、呼 8 秒
其他放鬆方法
- 自律訓練法(Autogenic Training):透過自我暗示產生溫暖與沉重感
- 身體掃描冥想(Body Scan Meditation):系統性注意身體各部位的感受
- 意象導引(Guided Imagery):想像平靜舒適的場景
第五組成:認知重建(Cognitive Restructuring)
認知重建針對的是失眠患者常見的不適應性睡眠信念與態度。這些扭曲的認知往往維持並加重失眠。
常見的失眠認知扭曲
| 認知扭曲類型 | 範例 |
|---|---|
| 不切實際的期望 | 「我必須每晚睡滿 8 小時才行」 |
| 災難化思考 | 「如果今晚又睡不好,我的健康會嚴重受損」 |
| 錯誤歸因 | 「我白天表現不好完全是因為失眠」 |
| 放大後果 | 「失眠會讓我失去工作、毀掉人生」 |
| 無助感 | 「我的失眠無藥可救,已經嘗試所有方法」 |
| 過度擔憂 | 「今晚不知道能不能睡著」(睡前反覆擔心) |
認知重建步驟
- 辨識自動化思考:覺察睡前或夜間清醒時浮現的負面想法
- 評估證據:客觀檢視支持與反對該想法的證據
- 發展替代想法:產生更平衡、更符合現實的認知
- 行為實驗:透過實際體驗驗證新的認知
實證基礎與療效
CBT-I 的療效有大量高品質研究支持:
- 美國醫師學會(ACP):推薦 CBT-I 為慢性失眠的第一線治療
- 歐洲睡眠研究學會(ESRS):指引中同樣將 CBT-I 列為首選
- Meta-analysis 結果:CBT-I 可使入睡潛伏期平均縮短 19 分鐘、睡眠效率提升 8-10%、中途清醒時間減少 26 分鐘
- 長期療效:治療效果可持續 6-12 個月以上,優於藥物停藥後的效果
- 與藥物比較:短期效果相當,但長期效果優於安眠藥
- 數位 CBT-I(dCBT-I):線上或 App 版本的 CBT-I 亦顯示顯著療效,有助於擴大治療可近性
CBT-I 的核心優勢在於治療根本原因而非僅是緩解症狀,使患者能夠建立持久的健康睡眠模式。