睡眠結構參數
本章節整理自陽明交通大學睡眠研究中心楊靜修教授「自律神經系統在正常睡眠與睡眠相關疾患中的可能角色」講座筆記。
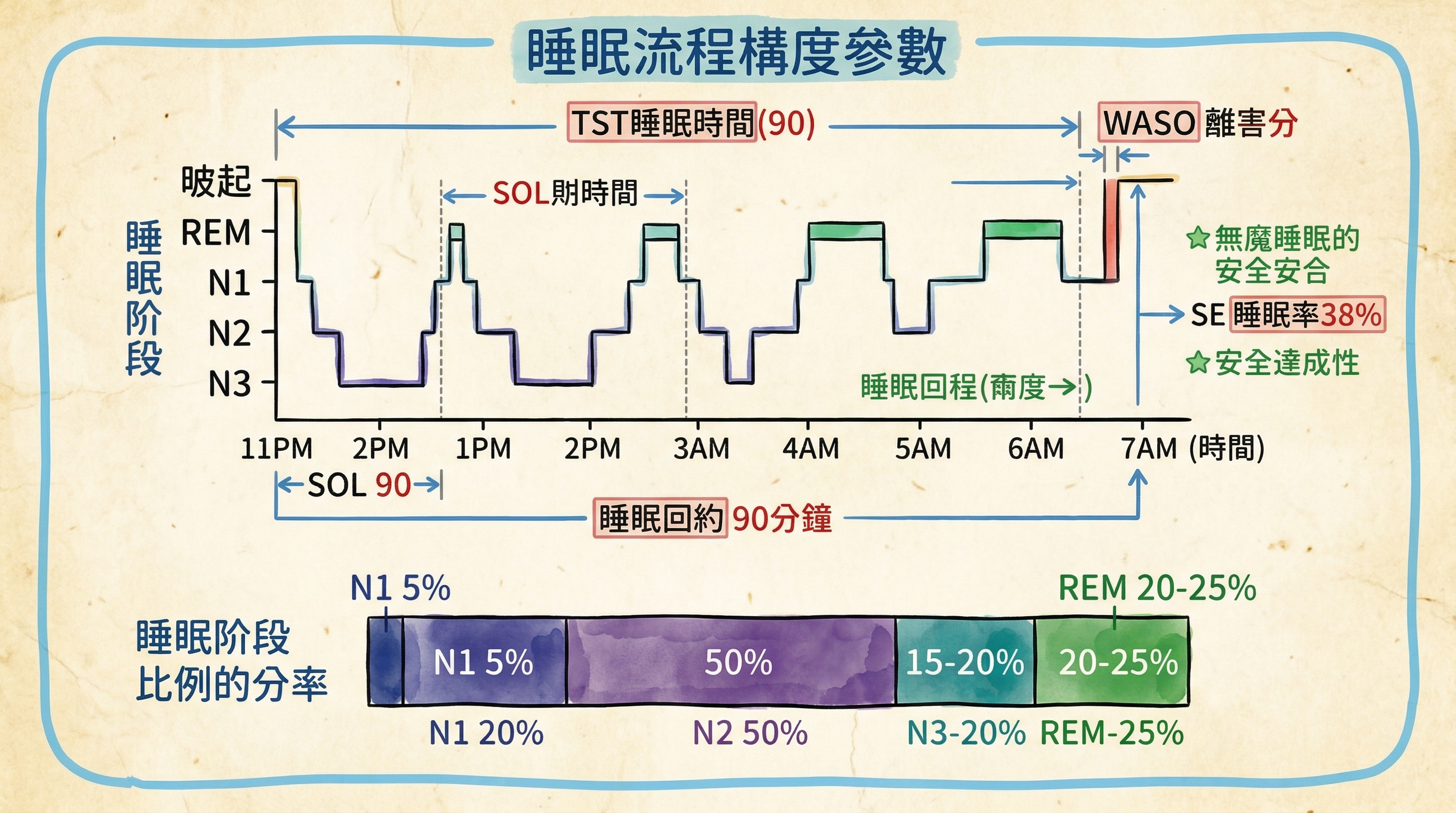
睡眠結構(sleep architecture)是指一整夜睡眠中各睡眠階段的分布、比例與轉換模式。臨床上,透過多頻道睡眠檢查(Polysomnography, PSG)可以精確量化這些參數,並以睡眠圖(hypnogram)呈現。理解這些參數對於判讀睡眠報告、評估睡眠品質與診斷睡眠障礙至關重要。
核心睡眠參數
總睡眠時間(Total Sleep Time, TST)
- 定義:從入睡到最終覺醒之間,實際處於睡眠狀態(N1 + N2 + N3 + REM)的總時間,不包含醒來的時間。
- 正常值:成人約 6.5–8.5 小時(390–510 分鐘)。
- 臨床意義:TST 過短可能反映失眠、睡眠環境不良或檢查首夜效應(first night effect);TST 過長則需排查嗜睡症或其他疾病。
睡眠效率(Sleep Efficiency, SE%)
- 定義:總睡眠時間佔總躺床時間(Time in Bed, TIB)的百分比。
- SE% = (TST / TIB) × 100%
- 正常值:健康成人一般在 85% 以上,理想值為 ≥ 90%。
- 臨床意義:睡眠效率是評估失眠嚴重度的關鍵指標。SE% < 85% 通常被視為睡眠效率不佳。在認知行為治療失眠(CBT-I)中,睡眠限制法(sleep restriction therapy)即是透過縮短躺床時間來提升睡眠效率。
入睡潛伏期(Sleep Onset Latency, SOL)
- 定義:從關燈準備入睡到第一個 epoch(30 秒)被判讀為睡眠的時間。
- 正常值:10–20 分鐘。
- 臨床意義:SOL > 30 分鐘通常被視為入睡困難(onset insomnia)的指標。反之,SOL < 5 分鐘可能暗示嚴重的睡眠不足或嗜睡症。
入睡後覺醒時間(Wake After Sleep Onset, WASO)
- 定義:從第一次入睡到最終覺醒之間,所有醒來時間的總和。
- 正常值:健康年輕成人通常 < 30 分鐘。老年人可能達到 60 分鐘以上。
- 臨床意義:WASO 增加反映睡眠維持困難(maintenance insomnia),常見於老年人、睡眠呼吸中止症患者與慢性疼痛患者。
覺醒指數(Arousal Index, ArI)
- 定義:每小時睡眠中出現的短暫覺醒(arousal)次數。覺醒定義為 EEG 頻率突然加快持續 3 秒以上(NREM 期間);REM 期間則需同時伴隨下頷肌電圖(chin EMG)振幅增加。
- 正常值:一般 < 15 次/小時,理想值 < 10 次/小時。
- 臨床意義:ArI 升高反映睡眠片段化,常見原因包括睡眠呼吸中止症(每次呼吸暫停事件常伴隨覺醒)、週期性肢體運動障礙(PLMD)、疼痛、環境噪音等。
睡眠分期比例
正常健康成人的一整夜睡眠中,各階段的典型比例如下:
| 睡眠階段 | 正常比例 | 特徵描述 |
|---|---|---|
| N1 | 約 2–5% | 過渡性淺睡,比例低;過高提示睡眠品質差 |
| N2 | 約 45–55% | 佔比最大的階段,包含紡錘波與 K 複合波 |
| N3 | 約 15–20% | 深層慢波睡眠,主要集中在前半夜 |
| REM | 約 20–25% | 快速動眼期,主要集中在後半夜 |
這些比例因年齡、個體差異與睡眠品質而有所變動。在睡眠障礙患者中,分期比例可能出現明顯偏移:
- 阻塞性睡眠呼吸中止症(OSA):N3 與 REM 減少,N1 增加。
- 重度失眠症:N3 減少,WASO 增加,N1 比例偏高。
- 嗜睡症(Narcolepsy):REM 潛伏期異常縮短,可能在入睡後數分鐘即出現 REM。
睡眠週期(Sleep Cycles)
基本結構
一整夜的睡眠由 4–6 個睡眠週期組成,每個週期約持續 80–100 分鐘(平均約 90 分鐘),依序經歷 N1 → N2 → N3 → N2 → REM 的階段轉換。
週期間的變化
- 前半夜:深層睡眠(N3)佔比較高,REM 期較短(可能僅 5–10 分鐘)。這是生長激素分泌的高峰時段,也是身體修復的關鍵時期。
- 後半夜:REM 期逐漸延長(可達 30–60 分鐘),N3 顯著減少甚至消失。這是夢境最豐富的時段,也是情緒記憶處理的主要時期。
| 週期 | N3 的特徵 | REM 的特徵 |
|---|---|---|
| 第 1 週期 | 時間最長、最深沉 | 時間短或可能缺失 |
| 第 2 週期 | 仍然顯著 | 逐漸出現,時間較短 |
| 第 3 週期 | 減少 | 時間延長 |
| 第 4–5 週期 | 可能消失 | 時間最長,夢境最生動 |
週期轉換
- 在每個週期的交接處,常會出現短暫的覺醒或身體翻動,這是正常的生理現象。
- 健康的睡眠應呈現平順的週期轉換,過於頻繁的中斷則提示睡眠品質下降。
睡眠圖(Hypnogram)
睡眠圖是將整夜的睡眠分期以時間序列方式呈現的圖表,是 PSG 報告中最直觀的部分。
典型睡眠圖的解讀
- X 軸:時間(從入睡到起床)。
- Y 軸:睡眠階段(由上而下通常排列為 Wake → REM → N1 → N2 → N3)。
- 正常型態:呈現規律的「鋸齒狀」波動,反映 NREM-REM 的週期性交替。前半夜圖形較深(較多 N3),後半夜較淺(較多 REM)。
異常睡眠圖的辨識
- 失眠型態:圖形上方出現大量 Wake 階段,尤其在夜間中段(WASO 增加)或入睡困難(SOL 延長)。
- 睡眠呼吸中止型態:頻繁出現從深睡到淺睡或覺醒的突然跳轉,N3 與 REM 嚴重壓縮,圖形呈現破碎化。
- 嗜睡症型態:入睡後極短時間即出現 REM(SOREMP, Sleep Onset REM Period)。
影響睡眠結構的因素
以下因素可能改變正常的睡眠結構:
- 年齡:最顯著的影響因素,老化導致 N3 減少、睡眠片段化增加。
- 藥物:
- 苯二氮平類(Benzodiazepines):增加 N2,減少 N3 與 REM。
- 抗憂鬱劑(SSRIs):顯著抑制 REM 睡眠。
- 酒精:前半夜增加 N3,後半夜造成 REM 反彈與睡眠片段化。
- 睡眠剝奪:恢復睡眠時 N3 優先回復(N3 rebound),其次為 REM。
- 運動:適度有氧運動可增加 N3 的比例與持續時間。
- 壓力與焦慮:增加 N1 比例,減少 N3,延長 SOL。
小結
睡眠結構參數提供了一套客觀、量化的工具,讓臨床工作者得以精確評估睡眠的質與量。從總睡眠時間、睡眠效率到各分期比例的分析,再到睡眠圖的整體型態判讀,這些參數共同構成了現代睡眠醫學的評估基礎。掌握這些參數的正常範圍與異常意義,是進行睡眠品質評估與睡眠障礙診斷的前提。