後期睡眠與心血管風險
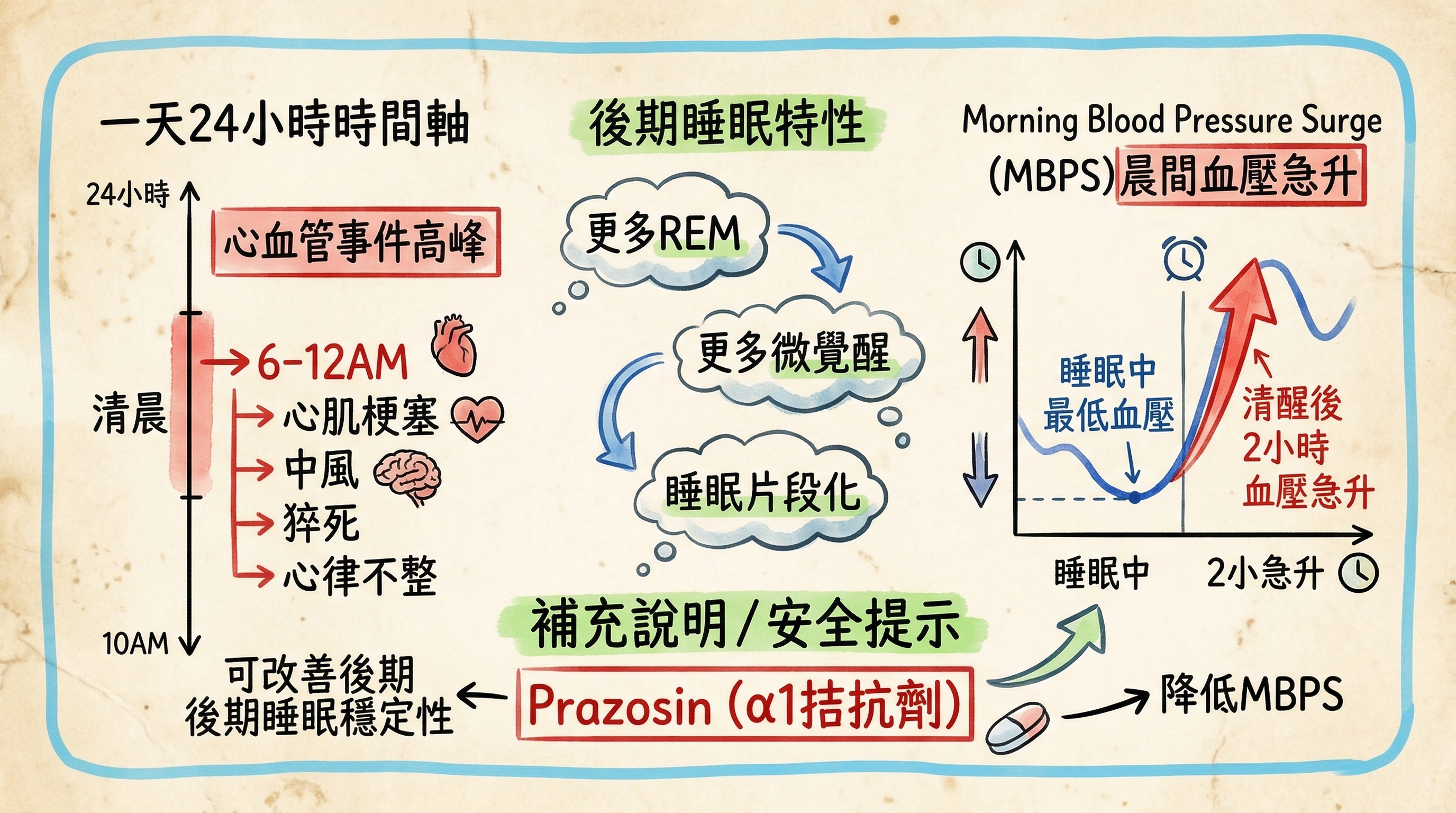
清晨時段(約上午 6 點至 12 點)是心血管事件發生的高峰期。這並非巧合——後期睡眠的生理特性與晨間血壓急升(Morning Blood Pressure Surge, MBPS)之間存在密切關聯。楊靜修教授的研究深入探討了後期睡眠不穩定性如何放大心血管風險,以及可能的介入策略。
心血管事件的晨間高峰
大量流行病學研究一致顯示,多種心血管急性事件在清晨時段的發生率顯著高於其他時段:
| 心血管事件 | 高峰時段 | 相對風險增加 |
|---|---|---|
| 急性心肌梗塞 | 6:00-12:00 AM | 約增加 40% |
| 猝死 | 6:00-12:00 AM | 約增加 29% |
| 缺血性中風 | 6:00-12:00 AM | 約增加 49% |
| 心室性心律不整 | 6:00-10:00 AM | 顯著增加 |
| 主動脈剝離 | 6:00-12:00 AM | 約增加 30% |
清晨高峰的生理基礎
這一現象的背後是多重生理機制的共同作用:
- 交感神經系統活化:清晨覺醒伴隨交感神經活性急劇上升
- 血壓急升:從夜間最低點快速攀升至白天水平
- 凝血功能亢進:血小板活性與凝血因子在清晨最高
- 纖溶活性低下:清晨時段纖溶(溶解血栓)能力最弱
- 血管內皮功能下降:血管擴張能力在清晨相對較差
晨間血壓急升(MBPS)
MBPS 是指從夜間睡眠時的最低血壓到清晨覺醒後血壓的快速上升幅度。
MBPS 的測量方法
目前主要有兩種定義方式:
- Sleep-trough surge:清晨 2 小時平均血壓 - 夜間最低血壓(以最低值前後各 1 小時的平均值計算)
- Prewaking surge:清醒後 2 小時平均血壓 - 清醒前 2 小時平均血壓
| 參數 | 正常範圍 | 臨床意義 |
|---|---|---|
| Sleep-trough surge | < 35 mmHg | > 55 mmHg 與中風風險顯著相關 |
| Prewaking surge | < 20 mmHg | 過高提示交感神經過度活化 |
MBPS 的臨床重要性
- MBPS 過大是獨立於 24 小時平均血壓的心血管風險因子
- 與標靶器官損害(如左心室肥厚、頸動脈內膜增厚)相關
- 反映了自主神經調控功能的異常
- 可作為降壓治療效果的評估指標
後期睡眠的不穩定性
睡眠的後半段(通常指下半夜至清晨)呈現明顯的不穩定特徵:
結構性變化
- REM 睡眠比例增加:REM 週期在後期變得更長、更頻繁
- N3 深睡期減少:慢波睡眠主要集中在前半夜,後期幾乎消失
- N1/N2 淺睡增加:整體睡眠深度變淺
- 覺醒次數增多:微覺醒(microarousal)與完全覺醒的頻率上升
ANS 層面的變化
後期睡眠的不穩定性在自主神經層面有明確的對應表現:
| 時期 | 交感活性 | 副交感活性 | ANS 平衡 | 心血管保護 |
|---|---|---|---|---|
| 前期睡眠 | 低 | 高 | 副交感優勢 | 強(心血管假期) |
| 中期睡眠 | 低-中 | 中-高 | 相對平衡 | 中等 |
| 後期睡眠 | 升高 | 降低 | 交感漸增 | 減弱 |
| 覺醒前 | 急劇升高 | 明顯降低 | 交感優勢 | 最弱 |
睡眠碎片化與晨間心血管風險的連結
楊靜修教授特別強調後期睡眠碎片化(sleep fragmentation)對心血管風險的放大效應:
碎片化的惡性循環
- 後期自然變淺 → 更容易被外界或內在因素干擾
- 覺醒事件增加 → 每次覺醒伴隨交感神經激增
- 反覆交感激增 → 血壓出現一波波的上升脈衝
- 累積效應 → MBPS 幅度加大
- 最終覺醒 → 在交感神經已處於高度活化的基礎上再疊加覺醒反應
高風險族群
以下族群的後期睡眠碎片化特別嚴重,MBPS 風險也更高:
- 老年人(自然的睡眠結構退化)
- 睡眠呼吸中止症患者(反覆缺氧-覺醒循環)
- 高血壓患者(基礎交感神經活性偏高)
- 心臟衰竭患者(夜間端坐呼吸、陣發性呼吸困難)
- 慢性失眠患者(過度覺醒 hyperarousal 狀態)
Prazosin 的治療潛力
楊靜修教授的研究探討了 Prazosin(一種選擇性 alpha-1 腎上腺素受體阻斷劑)對後期睡眠穩定性與 MBPS 的影響。
Prazosin 的藥理機制
- 阻斷 alpha-1 受體:抑制去甲腎上腺素(norepinephrine)對血管平滑肌的收縮作用
- 降低外周血管阻力:減少血管收縮造成的血壓升高
- 不影響心率:相較於非選擇性 alpha 阻斷劑,較少引起反射性心搏過速
研究發現
Prazosin 的使用帶來多方面的改善:
| 評估指標 | 改善效果 |
|---|---|
| 後期睡眠覺醒次數 | 顯著減少 |
| 後期睡眠效率 | 改善 |
| MBPS 幅度 | 顯著降低 |
| 夜間血壓 dipping | 正常化趨勢 |
| 清晨交感神經活性 | 緩和上升速率 |
臨床啟示
- Prazosin 可能特別適用於晨間血壓控制不佳的高血壓患者
- 睡前給藥可以同時改善睡眠品質與晨間血壓急升
- 需注意首劑低血壓效應(first-dose hypotension),建議低劑量起始
- 此研究為「透過改善睡眠來降低心血管風險」提供了藥理學證據
臨床建議
基於後期睡眠與心血管風險的關聯,以下策略可能有助於降低晨間心血管事件的風險:
- 優化降壓藥物時間治療學(chronotherapy):選擇能涵蓋清晨高峰的長效降壓藥
- 改善睡眠環境:減少後期睡眠的外在干擾因素(光線、噪音、溫度)
- 治療睡眠呼吸中止症:CPAP 治療可減少夜間反覆覺醒
- 避免清晨劇烈運動:高風險患者應避免在覺醒後立即進行高強度運動
- 漸進式起床:避免突然從臥姿轉為直立姿勢
小結
後期睡眠的不穩定性是連結夜間睡眠與清晨心血管風險的關鍵橋樑。理解 MBPS 的機制並採取適當的介入措施(包括藥物與非藥物策略),對於降低清晨心血管事件的發生具有重要的臨床價值。楊靜修教授的研究為這一領域提供了重要的科學基礎。